M. Elze
Pleurapunktion (Thorakozentese)
Definition: Punktion des Pleuraraumes bei Pleuraerguss
Indikationen
Kontraidikationen
Relative Kontraindikationen: Hämorrhagische Diathese, therapeutische Antikoagulation, mangelnde Compliance
Vorbereitung zur Pleurapunktion bei Antikoagulation: Empfehlung Thrombozyten > 50 000/μl, PTT < 40 sec, INR < 1,4 (Quick > 60 %). ASS ist unproblematisch.
CAVE: Heparin und direkte orale Antikoagulanzien (DOAK). Unfraktioniertes Heparin (UFH) 4 h pausieren, niedrigmolekulare Heparine (NMH) bei niedriger Dosierung 10–12 h, bei hoher Dosierung 24 h pausieren. DOAK in Abhängigkeit von Dosis und Nierenfunktion pausieren.
Material:

Technik der Pleurapunktion
Vorbereitung
Punktionsort
CAVE: am Unterrand der Rippen Verlauf von Gefäßen/Interkostalnerven
CAVE: nicht tiefer als 6.–7. Interkostalraum (Gefahr der Leber-/Milzverletzung) Lokalanästhesie von Haut und parietaler Pleura
Punktion des Pleuraraums
Aspiration von Pleuraflüssigkeit
Nach Abschluss der Punktion
Pleuraerguss-Diagnostik (Probenverteilung): Je nach Fragestellung

Komplikationen
Pleurodese
Definition: Verklebung der Pleurablätter (Lungen- und Rippenfell) durch Instillation eines Agens in den Pleuraraum → Induktion einer Entzündungsreaktion (nichtinfektiöse Pleuritis) mit Fibrosierung
Indikation: Mittel der Wahl zur palliativen Therapie eines symptomatischen, rezidivierenden malignen Pleuraergusses, bei dem andere Behandlungsmöglichkeiten nicht möglich bzw. ausgeschöpft sind. Anwendung ggf. auch bei großvolumigen nicht-malignen Ergüssen, die nicht anders beherrschbar sind (z.B. kardial, renal, hepatisch nach Ausschöpfung aller anderen Maßnahmen). Selten indiziert bei nicht therapierbarem Chylothorax oder persistierender Luftfistel.
Wirksames Prinzip ist die intrapleurale Applikation von Substanzen mit chemischer, physikalischer oder biologischer Wirkung → Auslösung einer lokalen Entzündungsreaktion (Pleuritis) mit Verklebung der Pleurablätter. Voraussetzung ist ein weitgehend intaktes Mesothel.
Voraussetzungen
Relative Kontraindikationen: hämorrhagische Diathese, therapeutische Antikoagulation, „gefesselte“ Lunge, endoluminaler Tumor mit Stenosierung/Verschluss der Atemwege
Technik der Pleurodese
Goldstandard
Vorbereitung
Bei nicht-operablen Patienten: Anlage einer Dauerdrainage (Bülaudrainage)
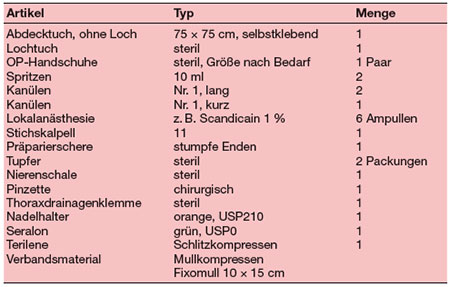
Material:
Ergussdrainage
Sklerosierung
Wahl des sklerosierenden Agens
CAVE: ARDS („Acute Respiratory Distress Syndrome“) als schwere Komplikation (siehe unten)
CAVE: gleichzeitige Gabe von Steroiden oder NSAR vermeiden
Nachsorge und Kontrollen
Alternative bei erfolgloser Pleurodese, bei gefesselter Lunge oder Patientenwunsch
Komplikationen
Literatur
Web
Zitierweise:
Elze M (2017). Pleurapunktion (Thorakozentese) und Pleurodese - Standardisierte Vorgehensweise (SOP). In: Berger DP, Mertelsmann R: Das Rote Buch, Hämatologie und Internistische Onkologie, ecomed Medizin, Landsberg

Der ecomed MEDIZIN PublikationsTicker informiert Sie über die wichtigsten und spannendsten Beiträge aus unseren medizinischen Publikationen aus allen Fachgebieten von A wie AINS bis U wie Umweltmedizin.